【腹腔镜篇】混合腹腔镜治疗胃肿瘤
发布时间:2022-04-26
微创手术目前可用于胃的良性和边缘性恶性肿瘤。切除术是治疗粘膜下肿瘤(SMT)和早期胃癌(EGC)的方法。许多内窥镜医师和普通外科医师专注于新型工具的发明和技术程序的创新。各种治疗选择已经得到很好的发展。内镜医师继续寻找具有可切除性的技术[例如,内窥镜黏膜下剥离术(ESD)] ,以前认为内窥镜全层切除术只能通过外科手术方法进行。自从1994年首次报道腹腔镜辅助胃切除术以来,并行开展了腹腔镜手术的急剧发展,并且熟练的腹腔镜外科医生现在可以精确地进行微创性节段切除术。已经确定了术后过程平稳,功能预后良好,术后恢复快。
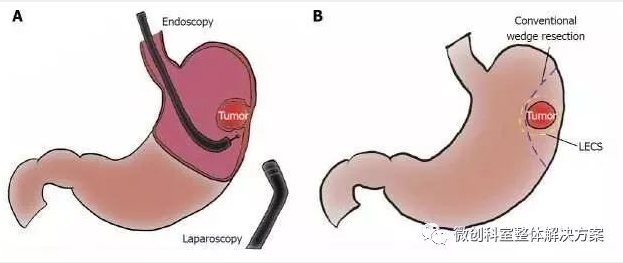
每种方法都有其自身的优势和局限性。因此,开发了一种混合方法(即内窥镜干预与腹腔镜手术之间的合作)。该技术旨在积累腔内和腹膜内手术的优点,并消除技术局限性。已经用不同的名称描述了这个新颖的概念(例如,混合腹腔镜,组合腹腔镜和内窥镜,腹腔镜-内窥镜交会和协作式腹腔镜内窥镜手术);但是,使用这些多个术语可能会使内窥镜医师和普通外科医师感到困惑。尽管名称不同,但这种混合概念的重点是通过腔内和腹膜内途径同时进行治疗,随后采用肿瘤学原则进行精确切除以及对缺损进行生理闭合。
根据这些病灶的肿瘤学行为,已经建立了针对胃部SMT和EGC的最佳切除技术。腹腔镜和内窥镜合作手术(LECS),而不是简单的楔形切除术,可以实现微创治疗,并可以精确切除这些肿瘤。在此,本文通过回顾以前的文献来关注LECS,并描述实际的过程,包括技术提示和陷阱。此外,就扩展适应症,肿瘤学益处和技术发展方面讨论了这种混合方法。
1
1
适应症
1
简单的楔形切除
1
具体过程
1
初始设置
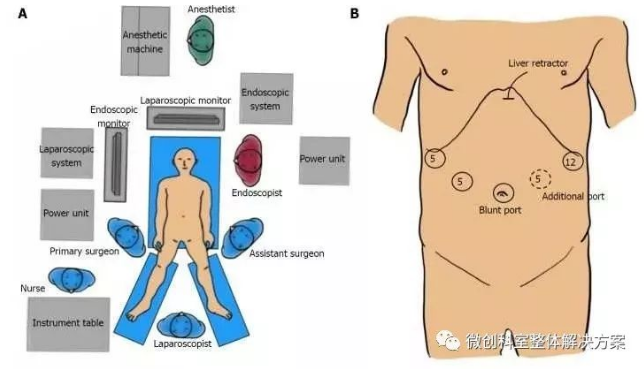
图2 在手术室和端口位置设置人员和设备。A:仪器在手术室中的位置和人员位置; B:端口放置。
1
腹腔镜下的腹膜进路
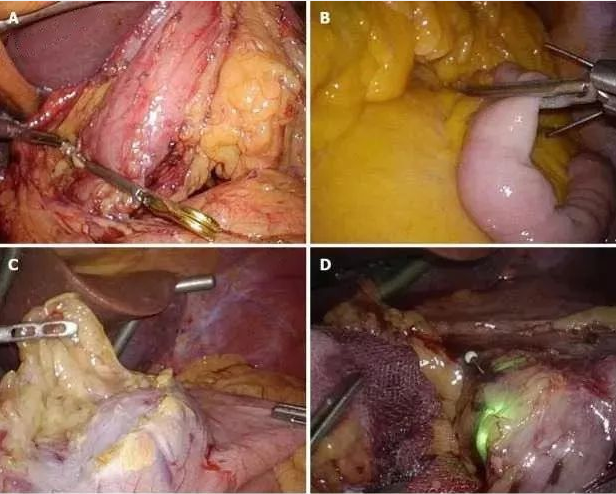
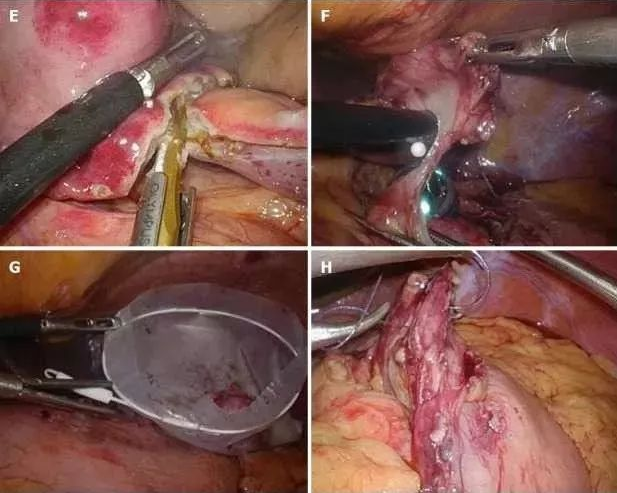
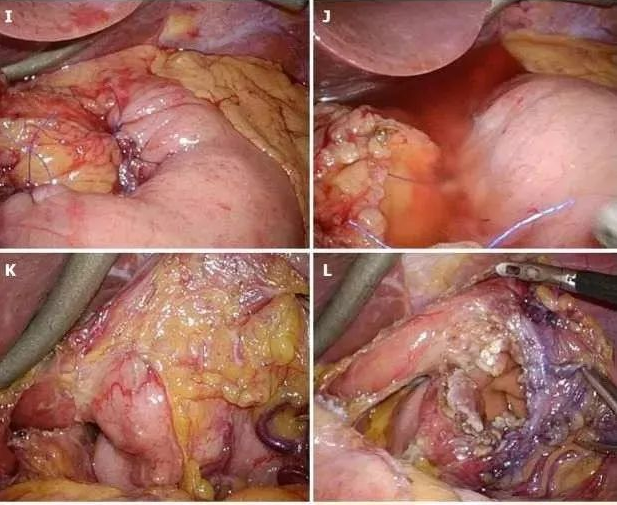
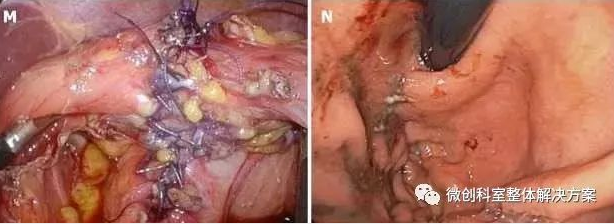
图3
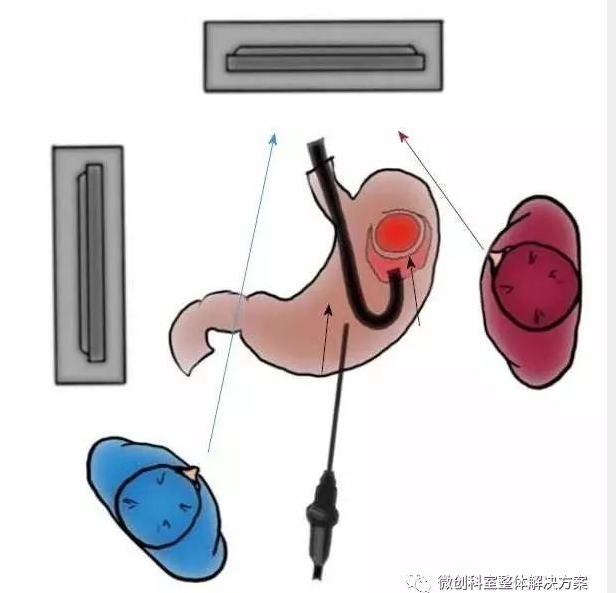
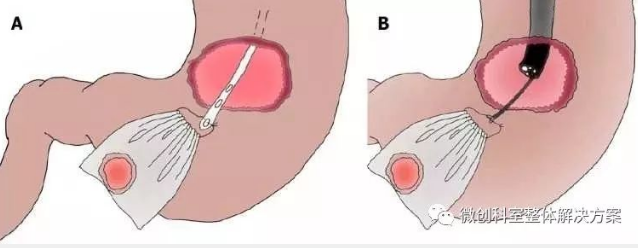
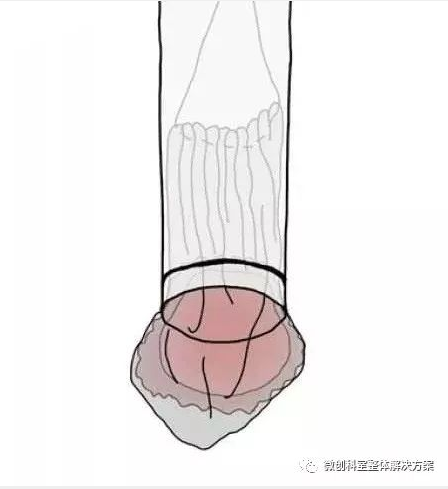
图6 取出样本时有效使用外套管。装在袋子中的肿瘤应尽可能地套在外套管中,并与外套管一起通过口腔切除。因此,可以避免在取出标本期间塑料袋对食道粘膜的伤害。
1
技术要点
1
术后护理
1
肿瘤学优势
声明:本文部分内容转自微创腔镜。本文重在医学知识普及,不求任何经济效益,如有侵权,及时联系我们。
上一篇:【腹腔镜篇】腹壁疝修复
下一篇:【腹腔镜篇】肾上腺切除术手术技巧





 沪公网安备 31011502013990号
沪公网安备 31011502013990号