【骨科关节镜篇】关节镜钻孔治疗剥脱性骨软骨炎
发布时间:2022-07-18
//1 定义//
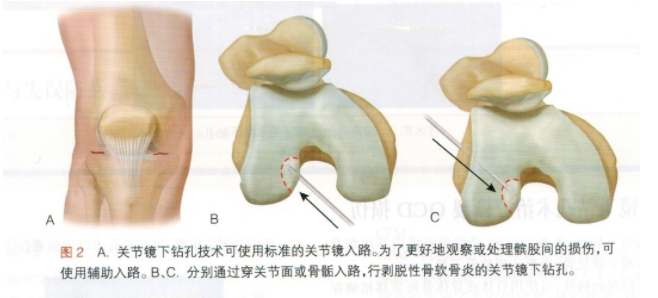
●剥脱性骨软骨炎(OCD)是儿童、青少年和年轻人膝关节疼痛和功能障碍较为常见的原因。 ●OCD是一种获得性潜在的特发性软骨下骨可逆性病变,出现分层和死骨形成,伴或不伴有关节面受累及关节不稳。 //2 解剖// ●早期,出现软骨下骨软化但关节软骨覆盖完整,继而出现软骨分离,进而骨软骨剥脱。 //3 发病机制// ●OCD的确切发病机制尚不清楚,一般认为与下列因素有关,包括反复创伤、缺血、炎症、骨化副中心与遗传因素。 ●一般而言,慢性反复的微创伤可能导致微骨折,造成局灶性软骨下骨缺血或生长方式的改变。有些患者被认为存在遗传、生化、行为学倾向。 ●剥脱性骨软骨炎的病名提示炎症为疾病的病因,但研究并不支持炎症为其主要病因。 ●尽管早在1955年Ribbing提出OCD很少出现骨化异常,但偶然会发现幼儿股骨外侧髁损伤自发地痊愈,提示存在骨化变异。 ●基于解剖和病理研究,Green与Banks提出缺血是OCD的内在因素,但进一步研究未能找到一个相对的股骨内侧髁外侧面缺血的界限,表明其不是主要的致病因素。 ●Mubarak与Carroll报道12例 OCD超过4代的病例,Petrie发现86个OCD患者有1个为一级亲属。尽管存在家族倾向,但普遍认为最常见OCD不是家族性的。 ●1933年Fairbanks认为,OCD可能是“胫骨的内旋,推动对胫骨髁间嵴撞击内髁”造成的。但单纯的急性创伤和胫骨前嵴撞击可能不是其病因,因为最常见的损伤位置是股骨内侧髁的后外侧。OCD患者多出现于那些参与体育运动中撞击的人群,因此,支持反复微创伤的病因。 //4 自然进程// ●Crawfurd与同事随访21例损伤软骨未分离仍留在原位的患者,随访时间平均7.5年。 ●发现10例中有3例股骨内侧髁处出现愈合;其他11例有10例愈合出现在其他部位。 //5 病史和体格检查// ●体检结果往往是微妙的。 ●稳定型OCD的儿童和青少年可能存在轻微的疼痛步态。 ●后期出现软骨瓣或游离体,则典型生物力学症状包括交锁、嵌夹、绊索、打软腿。 ●在不同屈曲度下进行仔细触诊,最痛点常位于膝关节前内侧上方。疼痛区域与病变区域相一致,通常位于股骨内侧髁远端的外侧面。 ●稳定型的病例,可出现膝关节积液、捻发音,正常关节活动范围内的极度疼痛很少见。 ●Wilson征可能有助于诊断,但很少出现。Wilson试验:膝关节屈曲90°、胫骨内旋,然后膝关节从90°到完全伸直。 ●Wilson试验阳性表现为股骨内侧髁前面疼痛,这种疼痛被认为是胫骨内嵴与OCD的病变相接触造成的。 ●机械性症状多出现在儿童或青少年不稳定损伤的情况,关节运动时,疼痛步态常见,出现膝关节积液,可能伴有捻发音。 ●稳定和不稳定型的OCD,双侧膝关节均应进行检查,以确定是否为双侧患病。如果疼痛持续较长时间,可出现患侧股四头肌萎缩。 //6 影像学和其他诊断性检查// ●影像学检查记录非手术治疗的各种成功的结果,在文献回顾受到密切关注。其目的是判断病变特点,确定非手术治疗的预后,观察病变的愈合。 ●影像学检查首选普通X线片,包括前后位(AP)、侧位和隧道位(图1A~C)。 ●隧道位是特别有价值的,因为典型的OCD病变位于股骨内侧髁的外侧面的屈曲面上。 ●应包括Merchant位以更好地显示髌骨或滑车的OCD病变。 ●X线平片通常确认损伤性质与位置,排除膝关节其他骨性病理改变。 ●MRI对于确定病变的大小、软骨和软骨下骨的状态最有价值(图1D、E)。 ●早期MRI,骨水肿的程度、骨折片下方的高信号区和游离体也是重要的发现。 ●虽然锝骨扫描不常用,但也被用来提供OCD愈合的生物潜能信息。 //7 鉴别诊断// ●不规则骨化 ●急性骨软骨骨折 ●半月板损伤 //8 非手术治疗// ●最初非手术治疗是针对骨骼发育未成熟儿童的完整病变。 ●理想的非手术治疗方法尚存在争议。临床医师认为软骨下骨是病变的主要根源,治疗应该固定一段时期。而那些认为关节软骨是病变根源的临床医生倾向于保持活动。 ●制动包括石膏、支具和标准的膝关节固定。 ●笔者建议OCD损伤非手术治疗分三个阶段。 ●第1阶段 ●1~6周 ●膝关节铰链式支具制动,患者可在支具锁定于伸直位时行走。可解除锁定关节活动每日5次,一次5分钟。 ●第2阶段 ●6~12周 ●如果患者无疼痛,X线片显示,6周后出现愈合的表现,可允许开始负重而无需固定,开始物理治疗以改善膝关节活动度和股四头肌与腘绳肌的肌力。 ●第3阶段 ●如果患者继续保持无疼痛,影像学证实愈合的现象,可开始这一阶段。 ●一般该阶段在治疗后3个月开始。密切观察下可进行奔跑、跳跃和急停运动。 ●在患儿无痛几个月后以及X线平片显示损伤已愈合之前,应限制高应力和可能引起膝关节剪切应力的活动。直到孩子已经几个月无疼痛及X线片显示愈合的病变。 ●非手术治疗的目的是促进软骨下骨的愈合,并可防止潜在性的软骨塌陷、继发骨折、火山口样变。 //9 手术治疗// ●一般认为,对于不稳定或分离病变的以及经过合理的非手术治疗后仍未治愈,尤其是那些骨骼即将成熟的患者,应考虑手术治疗。 ●遇到下列情况建议手术治疗:症状持续的青少年病例,存在症状的游离体,预计1年内骨骺闭合或骨片分离。 ●手术治疗目的是促进软骨下骨愈合,保持关节的完整性,固定不稳定的骨片,并移植软骨细胞来修复缺损。 ●选择手术治疗要能提供稳定的软骨下骨结构、钙化的潮线、具有相当于或类似于透明软骨活力和生物力学性能的软骨。 // 术前计划 // ●仔细术前评估和准备是手术成功的前提。 ●术前应阅所有影像学资料。如果撕脱的骨片骨性部分相当大,平片通常可显示病变。但X线片不能显示出软骨片的实际大小。通过MRI可确定软骨损伤的程度,以确定病变的程度。影像显示的任何其他病变也应加以解决。 ●在麻醉下进行一次彻底的体格检查。 // 体位 // ●对于关节镜手术,体位在很大程度上取决于术者的喜好。许多体位可以使用。 ●腿放在下肢挡板,膝关节超过手术台尾侧,从而可使膝关节屈曲90°,小腿自由悬垂。 ●大腿仰卧于手术台,屈髋屈膝90°。膝关节可以弯曲,这种情况下小腿可以自由地悬垂在手术台一侧。 // 入路 // ●使用标准的关节镜髌旁入路(图2A)。 ●如果病变过大或在非典型的位置,可在标准髌旁入路略高或略低的位置建立辅助入路。 ●穿关节面钻孔可用于完整的2.0损伤,尤其当损伤脱落、部分脱落或不稳定时更有价值(图2B)。 ●对于完整的损伤,可使用骨骺的钻孔(图2C)。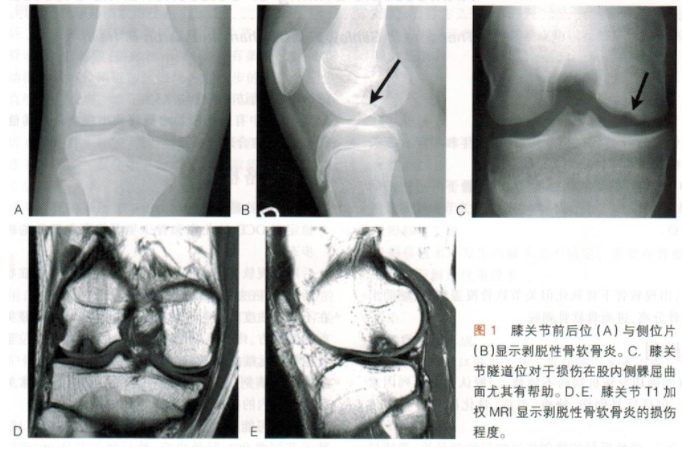
关节镜钻孔治疗完整OCD损伤
●膝关节驱血上止血带。 ●前外侧入路作为观察入路,前内侧入路则作为操作人路。 ●进行完整的关节镜下膝关节检查。记录和处理膝关节其他病变。 穿关节面钻孔 ●确认损伤(技术图1A)。
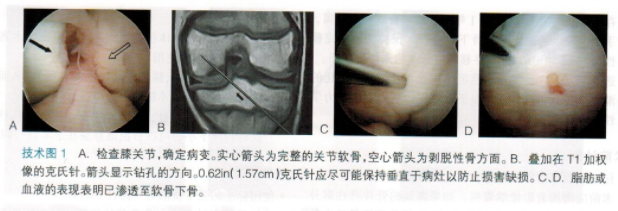
●用0.62in(1.57cm)的克氏针垂直置于损伤的位置(技术图1B),其入路取决于缺损的位置。
●手术的关键是尽可能保持克氏针垂直。通过膝关节屈伸活动,建立额外的入路以达到满意的位置。
●关节镜监视下行钻孔术。
●通过从孔中流出的血液或脂肪以确定适当的渗透深度(技术图1C、D)。
●对于发育未成熟的患者钻孔应穿过钙化潮线,注意不穿透骨髓。
骨骺钻孔
●检查完成后,在关节镜下使用导向器把0.62in( 1.57cm)的克氏针从近端到远端的方向指向病灶。导向器(技术图2)有助维持适当的角度。

●克氏针的起点从远端至骨骺以避免任何损伤。
●克氏针缓慢穿透至软骨下骨,注意不要穿透关节软骨。
●克氏针尽可能保持垂直于病变。
●关节镜下证实克氏针的位置和深度。
●克氏针穿透病灶几毫米。
●取出克氏针和器械,再次检查膝关节。
●缝合膝关节,无菌敷料包扎,然后使用膝关节制动支具。
关节镜下钻孔术治疗撕裂OCD损伤 ●评估整个病灶,准备组织床。清除所有的肉芽组织及软骨瓣下硬化骨,直至达到软骨下骨。 ●对于较深的病灶,可使用自体或异体骨松质移植确保撕裂病损修复后不低于未受影响的膝关节软骨。 ●将病变复位采用各种植入物固定,如空心螺钉和 Her-bert 螺丝钉。固定装置可金属或生物可吸收材料。植入使用取决于术者。 ●笔者倾向于使用小的生物可吸收的双头螺纹加压螺钉来治疗撕裂的病变,要求有足够的软骨下骨支持(技术图3)。

●一旦病变固定牢靠,可行钻孔术以增强愈合。
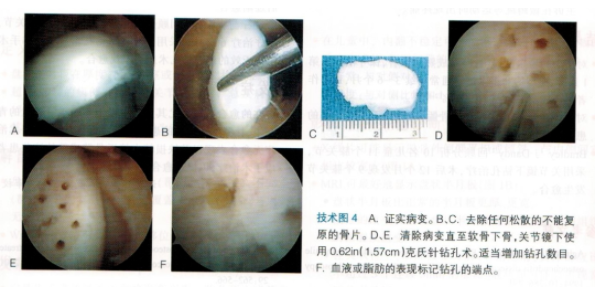
关节镜下钻孔治疗不稳定病变 ●检查膝关节,如果有必要可将松散的碎骨片去除(技术图4A~C)。 ●检查病变的骨床,清除任何肉芽组织和硬化骨(技术图4D~F)。 ●对于可复性病变,修剪边缘和固定病变到骨床。根据术者的偏好可使用各种植入物固定病变。 ●闭合切口前检查膝关节。 ●去除关节镜仪器,闭合关节镜入路。 ●安放饺链膝关节支具。
要点与失误防范
手术技术
●术前再次阅读影像资料,完整评估病变情况
穿关节面钻孔
●克氏针尽可能垂直关节面,避免病变剥离或者脱落,仅仅适于完整的病损
术后处理
●对于病变完整的患者:
●笔者使用铰链膝关节支具轻度屈伸4~6周。
●允许患者(第1周)部分负重,然后完全负重,支具锁定在伸直位。
●允许加压以刺激愈合,而避免高强度的跑步和跳跃的活动。
●拆饺链支具后,患者可行物理治疗,行关节活动度和肌力训练。
●在6~12周,限制患者跑步和跳跃运动。
●3个月后复查(前后位、侧位、髁间凹位及隧道位)。
●病变完整的患者可观察到完全的愈合。如果病变没有完全愈合,再经2~3个月的运动限制直至完全愈合。
●对于全层损伤病变的患者:
●对于全层损伤病变患者术后,使用持续被动活动(CPM)以加速关节面愈合。笔者倾向术后6周使用CPM。
●CPM 可促进兔关节软骨中小病灶的愈合(直径>3mm)。Rodrigo与其同事对于人1~2cm的病变的研究也发现了类似的结果;他们报道:使用 CPM每天6小时,长达8周可改善临床效果。
●无论选择什么治疗方法,患者应该有一个康复计划,康复计划应将保护受损的关节面和软骨下骨与保持肌力和关节活动度相结合。
●在术后或制动期,可进行直腿抬高和等长训练。一般来讲,直腿抬高锻炼起初没有阻力,逐渐每周增加2~3磅(0.91~1.36kg)或可容忍的重量,直到达到患者体重10%。
●制订6~8周家庭或正式的物理治疗计划,包括关节活动度、伸直、逐步增强肌力和功能或体育专业训练。
●闭链训练在第6周开始。在这段时间,患者禁止奔跑和跳跃运动但允许做低强度的活动如散步、骑自行车、游泳和日常生活活动。
●全层病变患者术后6个月前应限制高强度活动。
●如果患者在软骨变坚固之前恢复活动,他们通常会主诉在做蹲跳等运动时出现疼痛。
结果
●对于小的稳定缺损、骨骼未成熟的患者,保守治疗是第1选择,典型的非手术治疗通常持续3~6个月,许多作者报道成功率为50%~94%。
●对骨骼未成熟的宽的开放骨骺,MRI上无不稳征象的患者非手术治疗效果明显。
●Bradley与Dandy回顾分析10名儿童11个膝关节,采用关节镜下钻孔治疗,术后12个月发现9个膝关节发生愈合。
●Aglietti与合作者回顾研究14名患者16个膝关节保守治疗1年后,采用关节镜下钻孔,发现所有患者治疗后逐渐愈合。
●Kocher与协作者回顾分析了23名患者30个膝关节,保守治疗6个月后采用关节镜下钻孔术。所有非手术治疗无效的患者钻孔术后均出现愈合。
并发症
●潜在的愈合障碍,尤其是非手术治疗的年龄较大的青少年。骨骼发育成熟的患者其预后更差。对于非手术治疗无愈合表现以及缺损较大接近骨骼成熟的这些患者应手术治疗,以促进愈合。
声明:图文摘自《Wiesel骨科手术学(第二卷)》微信文章骨学周迅。本文重在医学知识普及,不求任何经济效益,如有侵权,及时联系我们。
下一篇:【骨科关节镜篇】关节内游离体取出





 沪公网安备 31011502013990号
沪公网安备 31011502013990号